¿Qué es la gastroparesia?
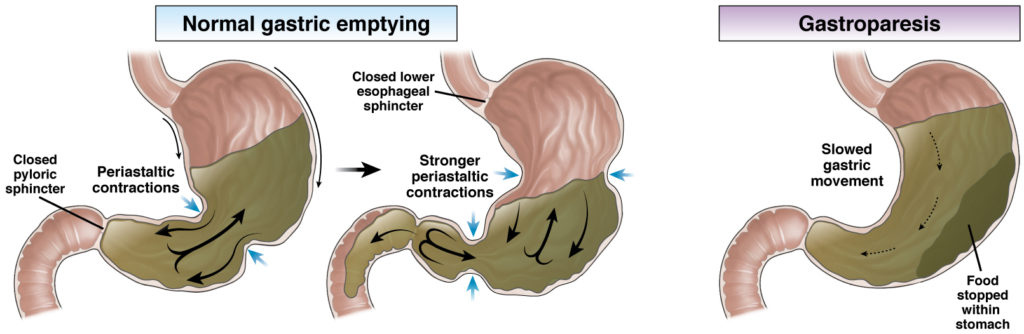
La gastroparesia es cuando al estómago se le dificulta eliminar su contenido. También se conoce como vaciado gástrico retardado.
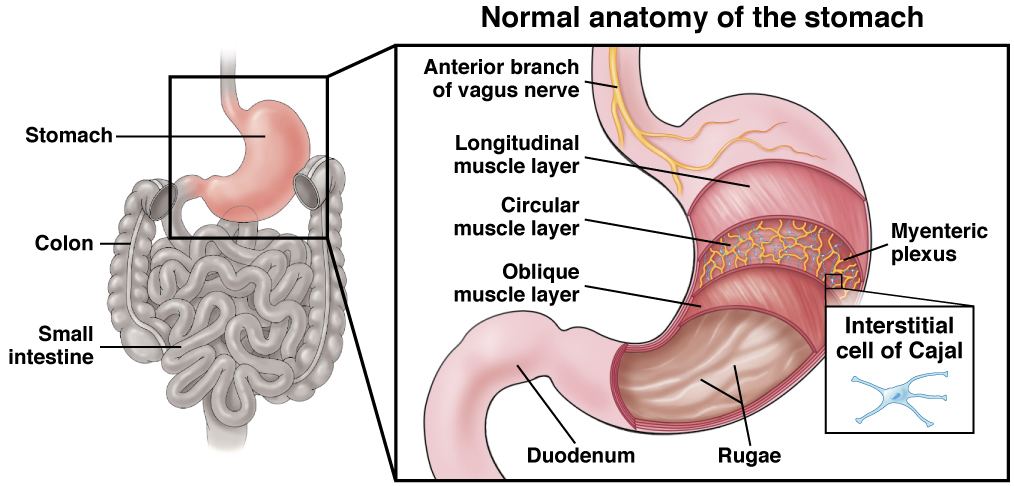
Los alimentos se mueven dentro del estómago y hacia los intestinos mediante la acción de los músculos de la pared del estómago. Estos músculos están bajo el control de los propios nervios del estómago y de unas células especiales denominadas células intersticiales de Cajal (ICC, por sus siglas en inglés), así como por los nervios procedentes del cerebro y de la médula espinal (el vago y los nervios simpáticos).
En una persona con gastroparesia, el estómago no trabaja de forma correcta, por lo que los alimentos pasan lentamente al intestino delgado o dejan de moverse en el estómago. Esto puede deberse a problemas en el propio músculo, en los nervios o en la ICC.
La gastroparesia no es una obstrucción mecánica en el estómago.
La gastroparesia suele darse más en mujeres que en hombres, aunque se desconoce la razón.
Síntomas de la gastroparesia
Síntomas comunes de la gastroparesia
- Náuseas.
- Sentirse lleno, incluso cuando consume solo una pequeña cantidad de comida.
- Vómitos (a menudo vomitando trozos enteros de comida que no se han descompuesto en la digestión). Algunos pacientes pueden incluso identificar los alimentos que han consumido varias horas antes (cuatro o más).
Otros síntomas
- GERD, también conocida como reflujo ácido. Esto puede causar una sensación de ardor en el pecho o garganta conocida como acidez.
- Dolor en la parte superior de la barriga (abdomen).
- Perder peso sin proponérselo.
- Hinchazón (hinchazón, generalmente por encima del ombligo).
- Falta de apetito.
- Pérdida de peso y deficiencias nutricionales en casos graves.
- Comer alimentos grasosos (altos en grasa).
- Comer grandes cantidades de alimentos con fibra, como frutas y verduras crudas.
Causas de la gastroparesia
Gastroparesia idiopática
Gastroparesia diabética
Otras causas
- Problemas derivados de una cirugía realizada en el intestino, que podría resultar en un daño vagal.
- Enfermedades del sistema nervioso, como la enfermedad de Parkinson o esclerosis múltiple (MS, por sus siglas en inglés).
- Medicamento que bloquea ciertas señales nerviosas hacia el estómago, especialmente los narcóticos (opiáceos como la morfina, la oxicodona, etc.).
- Trastornos reumatológicos, como la esclerodermia.
Pruebas para gastroparesia
Los primeros pasos incluyen un examen físico, el historial médico y pruebas de sangre.
Para confirmar que se trata de una gastroparesia y descartar la posibilidad de que se trate de una obstrucción o un problema estructural, su médico puede realizar más pruebas:
Durante la endoscopia, su gastroenterólogo usará un tubo largo, delgado (más o menos del ancho de su dedo meñique) y flexible con una diminuta cámara en el extremo para mirar dentro, pasando por su boca. Se le dará un medicamento para bloquear el dolor y hacer que se sienta relajado y somnoliento, por lo que no sentirá mucho durante la prueba.
Tratamiento de la gastroparesia
En la mayoría de los casos, la gastroparesia es un problema de salud crónico (de por vida) que no tiene cura. Los síntomas de la gastroparesia pueden aparecer y desaparecer. Sin embargo, hay muchas opciones de tratamiento, según la gravedad de sus síntomas, para ayudarle a cuidar la gastroparesia.
Hable con su médico, especialmente si usted padece de diabetes, acerca de qué tratamientos son los adecuados para usted. Controlar la diabetes, si la tiene, es una de las cosas más importantes que puede hacer como paciente para mejorar el funcionamiento de su estómago y sus síntomas.
- Evite o limite los alimentos con mucha grasa y mucha fibra, como las naranjas y el brócoli. Éstos pueden ser difíciles de digerir. Mastique completamente los alimentos.
- Considere la posibilidad de comer seis comidas pequeñas al día en lugar de tres grandes. Ingerir menos alimentos puede facilitar el vaciamiento estomacal, debido a que no está tan lleno.
- Acudir donde un nutricionista es parte importante del tratamiento, éste puede recetarle diferentes tipos de dieta en función de la gravedad de sus síntomas. Si los síntomas son graves, el médico puede recetar una dieta líquida o en puré, porque los líquidos se vacían más rápido del estómago.
- Aprenda más sobre la terapia dietética para la gastroparesia.
- Es posible que se necesite una yeyunostomía. Mediante una intervención quirúrgica, el médico coloca un tubo de alimentación en una parte del intestino delgado llamada yeyuno. Esto puede hacerse quirúrgicamente o por vía endoscópica a través del estómago, cuando se denomina PEG/J.
- La nutrición parenteral total (TPN), una mezcla de alimentos líquidos por vía intravenosa que se da a través de un tubo en el pecho también puede ayudar. Puede usarse como tratamiento temporal. El tubo se introduce en el pecho durante una intervención quirúrgica.
Si la gastroparesia se sale de control, puede causar:
- Deshidratación severa o pérdida de agua del cuerpo (con vómitos que no cesan).
- Esofagitis: dolor e hinchazón en el esófago (el tubo que une la boca y el estómago).
- Bezoares (una pequeña masa en el estómago) que pueden causar náuseas, vómitos, bloqueo o impedir que su cuerpo use algunos medicamentos de la manera correcta.
- Problemas para controlar los niveles de azúcar en sangre en personas con diabetes.
- Desnutrición, que puede impedir que el cuerpo obtenga las vitaminas, los minerales y los nutrientes que necesita.
- Empeoramiento en la calidad de vida: falta al trabajo y a los eventos sociales debido a los síntomas.

